آخـریــن مطالب
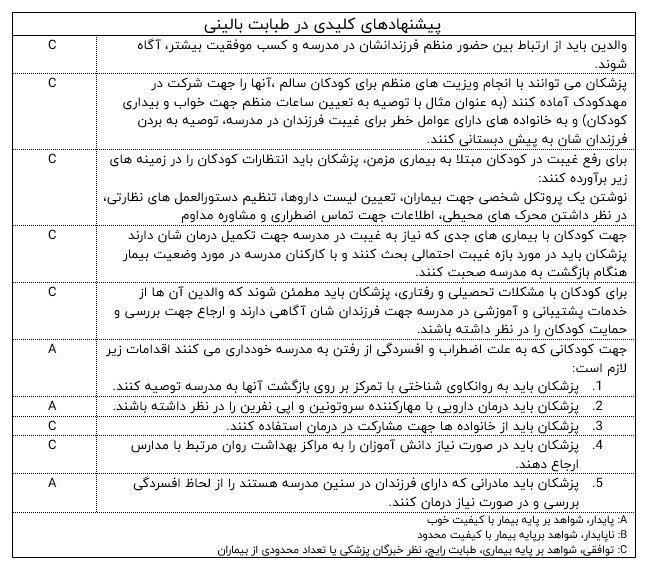
غیبت و عدم حضور در مدرسه در کودکان و نوجوانان

غیبت مکرر کودکان و نوجوانان در مدرسه موجب تاثیرات منفی در کوتاه مدت و درازمدت بر روی موارد زیر می شود:
- عملکرد تحصیلی و اجتماعی
- میزان فارغ التحصیلی از دبیرستان و دانشگاه
- میزان درآمد
- سلامتی جامعه
- میزان امید به زندگی در جامعه
اهداف تحقیقات قبلی جهت تمایز بین گریز و امتناع از شرکت کردن در مدرسه به علت اضطراب بوده است اما سیاست فعلی بر مبنای کاهش غیبت در مدرسه به هر علتی می باشد.
غیبت مکرر در مدرسه می تواند ناشی از همپوشانی موارد زیر باشد:
عوامل پزشکی، فردی، خانوادگی و اجتماعی که عبارتند از: بیماری مزمن، مشکلات روانی، مشکلات رفتاری مثل قلدری، فقدان حس امنیت در مدرسه، مشکلات سلامتی در خود یا سایر افراد خانواده، اختلافات والدین، وضعیت نامناسب مدرسه، مشکلات اقتصادی و مسائل حمل و نقل و رفت و آمد.
پزشکان خانواده بهترین افراد در شناسایی بیماران با غیبت های مکرر و انجام مداخلات زودرس جهت بیماران و تنظیم برنامه های درمانی متناسب با نیاز های پزشکی و اجتماعی بیماران هستند.
آگاه ساختن والدین کودکان از ارتباط مستقیم بین حضور در مدرسه و پیشرفت فرزندانشان می تواند در کاهش غیبت در مدرسه موثر باشد.
چنانچه غیبت ناشی از بیماری مزمن باشد باید هماهنگی مراقبت از کودکان با کارکنان مدرسه صورت پذیرد تا انتظارات کودکان جهت حضور در مدرسه فراهم شود.
مشکلات روانی که با حضور در مدرسه تداخل دارد اغلب با روانکاوی و دارودرمانی قابل درمان می باشد.
هنگام بررسی یک کودک با غیبت های مکرر، پزشکان باید در مورد رفتارهای ناشایست مثل قلدری سوال کنند ( حتی اگر کودک در گروه های آسیب پذیر شناخته نشده باشد.)
خانواده ها و مدارس در موارد زیر باید باهم همکاری داشته باشند:
- آموزش والدین
- درمان مشکلات روانی والدین
- تنظیم و شرکت دربرنامه های شکل گرفته در مدارس
دکتر فاطمه دهقانی فیروزآبادی
پزشک عمومی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

مشاوره بیماران در مراقبت های تندرستی پایه و ارایه راهکارهای کاربردی

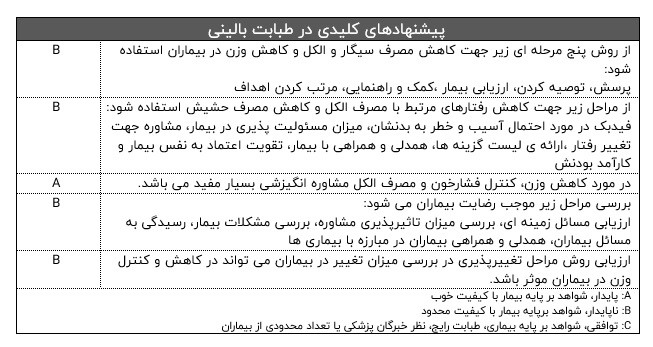
پزشکان خانواده زمان زیادی را صرف مشاوره با بیماران روانی، رفتارهای ناسالم در بیماران و مسائل وابسته به پزشکی می کنند.
در هنگام مشاوره ، توجه به حفظ کارایی و مفید بودن مشاوره بسیار حائز اهمیت می باشد.
روش های متعدد جهت ارائه مشاوره کارآمد با ساختار منظم در مراکز مراقبت های تندستی پایه وجود دارد.
مدل "ارزیابی مراحل تغییر" انگیزه بیماران برای تغییر رفتار و نگرش را بررسی می کند تا پزشک بتواند بهترین رویکرد جهت مشاوره را انتخاب کند.
ساختارهای متوالی زیر جهت بیمارانی که پذیرای آموزش هستند موثر می باشد:
- پرسش، توصیه، ارزیابی، کمک و راهنمایی، مرتب ساختن اهداف
- بازخورد و فیدبک، مسئولیت پذیری در بیمار، توصیه به تغییر، ارائه ی لیستی از گزینه های انتخابی، همدلی و همراهی، افزایش خودکارآمدی
در بیماران تغییرپذیر و متعهد به تغییر، مصاحبه انگیزشی می تواند بسیار موثر باشد.
توجه و ارزیابی به زمان مناسب جهت آموزش بیماران، می تواند در مشاوره های از نوع تغییر رفتار در بیماران، بسیار مفید باشد.
مشاوره روان پزشکی و مسائل روانی و اجتماعی شامل موارد زیر می باشد:
ارزیابی مسائل زمینه ای، بررسی میزان تاثیرپذیری، بررسی مشکلات بیمار، رسیدگی به مسائل بیماران، همدلی و همراهی بیماران در مبارزه با بیماری ها
در صورت عدم پاسخگویی بیماران به این مداخلات بالا، باید بیماران را به متخصص روانکاوی جهت درمان و بررسی مصرف مواد مخدر ارجاع دهیم.
دکتر فاطمه دهقانی فیروزآبادی
پزشک عمومی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

مشکلات دندان پزشکی در مراقبت های اولیه
سلامت دهان و دندان به طور مستقیم بر سلامت کلی و کیفیت زندگی افراد تاثیر می گذارد و بیشتر افراد بیمه درمانی جهت پوشش مشکلات دندان را ندارند.
بیماران با مشکلات دندانی مستعد ابتلا به بیماری های تنفسی ، قلبی و عروقی، عواقب خطرناک بارداری و دیابت هستند.
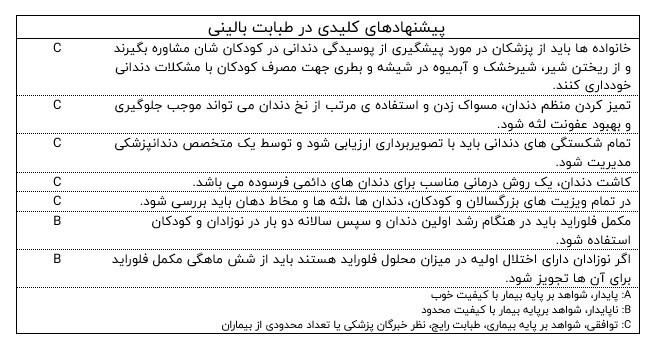
شایع ترین بیماری مزمن در کودکان، پوسیدگی زودرس دندانی است.
استفاده از برخی داروهای غیرقانونی و بدون نسخه در بزرگسالان، خطر تخریب مینای دندانی و تشکیل پوسیدگی دندانی را افزایش می دهد.
ایجاد برش و تخلیه چرک، درمان انتخابی برای آبسه دندانی می باشد.
عوامل خطری که منجر به بیماری های دندانی می شوند شامل موارد زیر می باشند:
- سیگار کشیدن
- دیابت
- 3یدز
- استفاده از برخی داروها
- استعداد ژنتیکی
بیماران با عفونت لثه، دارای لثه ی متورم و قرمزرنگ (ملتهب) می باشند که با مسواک زدن و یا استفاده از نخ دندان به راحتی خونریزی می کند.
از هر سه خردسال، یک نفر دچار مشکلات دندانی در دندان های اولیه می باشد و از هر پنج کودک 12 ساله، یک نفر دچار مشکلات دندانی در دندان های دائمی می باشد.
تمام شکستگی های دندانی باید توسط تصویربرداری ارزیابی شود و با کمک یک متخصص دندانپزشکی تحت درمان قرار گیرد.
کاشت دندان، یک روش درمانی مناسب برای دندان های دائمی فرسوده می باشد.
پزشکان مراقبت های اولیه با انجام موارد زیر نقش مهمی در کاهش بیماری های دهان و دندان دارند:
- مشاوره در مورد رژیم غذایی افراد
- بهداشت دهان و دندان
- توصیه جهت ترک سیگار
- تجویز مکمل های فلوراید
- غربالگری بیماری های دندانی
دکتر فاطمه دهقانی فیروزآبادی
پزشک عمومی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

بیماری کرون: تشخیص و مدیریت
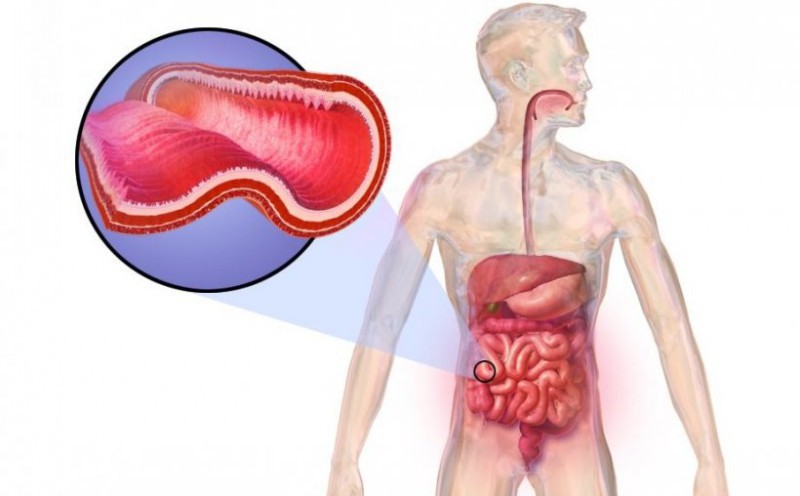
بیماری کرون یک بیماری التهابی مزمن است که دستگاه گوارش را درگیر می کند.
این بیماری ممکن است منجر به ضایعات گوارشی از دهان تا مقعد و عوارض خارج روده ای شود.
شیوع بیماری کرون در بزرگسالان و کودکان در حال افزایش است.
پیش زمینه ژنتیکی و عوامل محیطی مستعد کننده که منجر به ابتلا به این بیماری می شوند شناسایی شده اند.
علائم رایج این بیماری شامل اسهال، درد شکم، خونریزی معده، تب، کاهش وزن و خستگی می باشند.
معاینه فیزیکی (شامل معاینه آنورکتال) باید جهت بیماران اورژانسی که نیاز به مراقبت فوری دارند انجام شود و درصورت شناسایی بیماران با بیماری کرون، باید عوارض خارج روده ای هم در نظر گرفته شود.
ارزیابی آزمایشگاهی اولیه التهاب را بررسی میکند و بیماران را بر اساس تشخیص های افتراقی تفکیک می کند.
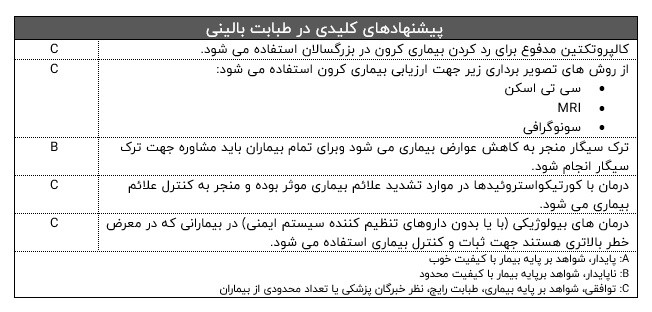
اندازه گیری کالپروتکتین مدفوع جهت رد این بیماری در بزرگسالان و کودکان استفاده می شود.
آندوسکوپی و تصویربرداری جهت تایید تشخیص بیماری و تعیین میزان درگیری بیماران استفاده می شود.
براساس شدت بیماری و میزان عوارض بیماری تصمیمات درمانی گرفته می شود.
درمان استروئیدی در بیماران با علائم تشدید یافته و حمله ای صورت می گیرد.
درمان های بیولوژیکی (با یا بدون داروهای تنظیم کننده سیستم ایمنی) در بیمارانی که در معرض خطر بالاتری هستند جهت ثبات و کنترل بیماری استفاده می شود.
تغذیه ی با لوله معده یا روده، جهت درمان در کودکان موثر است.
در تمام بیماران مبتلا به این بیماری باید مشاوره جهت جلوگیری از مصرف سیگار و ترک آن صورت گیرد.
اقدامات پیشگیرانه در این بیماران از اهمیت بالایی برخوردار است.
بیماران مبتلا به بیماری کرون در خطر ابتلا به بیماری های زیر می باشند:
سرطان، پوکی استخوان، کم خونی، کمبودهای تغذیه ای، افسردگی، عفونت و عوارض ترمبوتیک.
دکتر فاطمه دهقانی فیروزآبادی
پزشک عمومی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

لکنت زبان کودکان: تشخیص و درمان آن

لکنت زبان در کودکان
گفتار یکی از مشکل ترین توانایی هایی است که انسان به دست می آورد. بیشتر کودکان در سنین پیش از دبستان در صحبت کردن به طور عادی و روان دچار مشکل هستند. آن ها ممکن است کل کلمات را تکرار کنند یا صداهای اضافی مانند "ام" در صحبت خود بیاورند که به این حالت، اختلال در گفتار گفته می شود. این اختلالات اغلب طبیعی هستند و به مرور زمان بهبود می یابند اما در بعضی از کودکان سبب ایجاد مشکلاتی در ارتباط آن ها می شود. لکنت زبان شایع ترین دلیل بروز این اختلالات شدید است.
اغلب کودکان دارای لکنت در حین صحبت روی بعضی ازکلمات گیر می کنند یا بخشی از کلمه یا کل آن را تکرار می کنند. در گفتن جملات کامل دچار مشکل هستند یا آن را به صورت خرد یا کلمه ای بیان می کنند. اگر لکنت زبان ادامه داشته باشد پس از مدتی عادت های خفیفی مانند سفت کردن عضلات صورت و گلو حین ادای کلمات در فرد ایجاد می شود.
برخی از کودکان با رشد بیشتر و تکامل مغز شروع به صحبت می کنند. گفتاردرمانی نیز از جمله راه هایی است که به درمان این مشکل کمک خواهد کرد. بخش گفتاری مغز در حدود هفت سالگی رشد می کند. اگر کودکی در این سن هنوز دچار لکنت زبان است احتمال بهبودی کامل آن، کمتر خواهد بود که به آن لکنت زبان کامل گفته می شود. حدود 1٪ از افراد، لکنت زبان مداوم دارند اما گفتار درمانی هنوز هم می تواند برای این افراد مفید باشد.
چه عواملی باعث لکنت می شود
مطالعات نشان می دهد لکنت زبان زمانی اتفاق می افتد که بخشی از مغز که وظایف کنترل گفتار را به عهده دارد دچار اختلال می شود. این اختلال ربطی به خانواده یا محیط پیرامون نخواهد داشت و خود فرد نیز در ایجادآن نقشی ندارد.
مشکلات دیگری که منجر به لکنت زبان می شود
به طور کلی، افرادی که لکنت زبان دارند مضطرب و خجالتی تر از دیگران نیستند. گاهی لکنت زبان باعث می شود افراد زیادی به دلیل تفاوت گفتاری این افراد از معاشرت با آن ها خودداری کنند. این رفتار، عمل هوشمندانه ای به نظر نمی رسد و منجر به پایین آمدن اعتماد به نفس و ایجاد افسردگی در افراد دارای اختلال می شود. اگر لکنت زبان بر کیفیت زندگی تأثیر بگذارد لازم است تحت درمان قرار گیرد.
گاهی لکنت زبان منجر به تبعیض بین افراد می شود. این رفتار طبق قانون معلولیت، عملی غیر قانونی محسوب شده و قابل شکایت و پیگیری رسمی خواهد بود. لازم است این نوع رفتارها با آموزش صحیح به حداقل برسد.
خردسالان از چه زمانی نیاز به درمان دارند
هنگامی که لکنت زبان، کودک را از صحبت کردن به طور واضح و صریح بازدارد لازم است درمان آغاز و مهارت های اجتماعی و گفتاری آموزش داده شود. در صورتی که این اختلال بیش از 12 ماه تغییر نکرد یا وخیم تر شد، درمان های ویژه ای مورد نیاز است. برای تأیید تشخیص لکنت زبان و تصمیم گیری در مورد بهترین روش درمانی، مراجعه به یک متخصص گفتار درمانی یا آسیب شناس گفتار و زبان (SLP) برای مدت زمان کوتاهی لازم خواهد بود.
چگونه می توانم به صحبت کردن فرزند خردسالم کمک کنم
والدین و سایر مراقبان می توانند با انجام این کارها به کودکان دارای لکنت زبان کمک کنند:
- کودک را تشویق کنید تا آزادانه و بدون استرس صحبت کند. محیط صحبت را آرام نگه دارید.
- صبورانه به صحبت های کودک گوش دهید. هرگز صحبت کودک را قطع و ادامه آن را خودتان تکمیل نکنید.
- اعضای خانواده را به صحبت کردن با کودک تشویق کنید.
- هرگز کودک را به دلیل لکنت زبانش تنبیه نکنید.
- لکنت زبان او را به عنوان یک گفتار عادی جلوه دهید، مگر اینکه کودک در جلسه گفتاردرمانی باشد.
لکنت زبان مداوم چگونه درمان می شود
ممکن است هدف از درمان لکنت زبان مداوم، تسلط کامل در صحبت کردن نباشد. اما این درمان می تواند به کاهش لکنت و بهتر شدن نسبت به حالت قبل کمک کند و به این افراد آموزش داده شود که لکنت زبان مشکل خاصی برایشان نخواهد بود. آسیب شناس گفتار و زبان در این زمینه کمک بسیاری به این افراد خواهند کرد.
سیده طاهره میرصالحی
کارشناس ارشد بیوشیمی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

هیدرآدنیت چرکی چیست؟

هیدرآدنیت چرکی یا همان Hidradenitis suppurativa یک بیماری مزمن پوستی و عود کننده است که سبب ایجاد آکنه های شدید می شود. افراد مبتلا آن را به صورت برآمدگی های قرمز و زخم در قسمت های مودار بدن خود یا قسمت هایی از پوست که با هم سایش دارند مانند زیر بغل، کشاله ران، دستگاه تناسلی و ناحیه مقعد و زیر پستان حس می کنند.
علایم هیدرآدنیت چرکی
ظاهر شدن برجستگی های قرمز دردناک از علایم اصلی هیدرآدنیت چرکی است. در بعضی موارد با گذشت زمان این برجستگی ها بزرگتر، ملتهب و چرکی شده و زخم و تاول های بزرگی را تشکیل می دهند. گاهی هیدرآدنیت چرکی می تواند سبب ایجاد خارش شود. در بعضی از موارد حتی ممکن است از این برجستگی ها چرک یا بوی نامطلوب خارج شود.
چه عواملی باعث ایجاد هیدرآدنیت چرکی می شود
این بیماری در نتیجه انسداد غدد عرق و مسدود شدن فولیکول های مو ایجاد می شود. پزشکان هنوز دلیل این اتفاق را نمی دانند. به خاطر داشته باشید که هیدرآدنیت چرکی در اثر عدم رعایت بهداشت فردی ایجاد نمی شود و نمی تواند از طریق تماس از فردی به فرد دیگر منتقل شود. زنان بیشتر از مردان در معرض ابتلا به این بیماری هستند و استعداد ابتلا به هیدرآدنیت چرکی ممکن است ارثی باشد.
هیدرآدنیت چرکی چگونه تشخیص داده می شود
اگر علائم هیدرآدنیت چرکی را دارید، به پزشک مراجعه کنید. پزشک با معاینه پوست آسیب دیده، این بیماری را تشخیص می دهد. گاهی پزشک نمونه ای از سلول های پوستی یا بخشی از چرک ناحیه برآمده را برای تشخیص عفونت یا اختلالات پوستی دیگر به آزمایشگاه می فرستد.
آیا می توان از هیدرآدنیت چرکی پیشگیری کرد
پیشگیری از ایجاد هیدرآدنیت چرکی دشوار است. با این حال این بیماری با چاقی و سیگار کشیدن تا حد زیادی در ارتباط است. ترک سیگار، مصرف غذاهای سالم و انجام ورزش مناسب می تواند به جلوگیری از احتمال ابتلا به این بیماری و پیشگیری از عود این بیماری در افراد مبتلا کمک کند.
درمان هیدرآدنیت چرکی
راه خاصی برای درمان این بیماری وجود ندارد و درمان فقط به تسکین علایم کمک خواهد کرد. نوع درمانی که دریافت می کنید به وخامت وضعیت شما بستگی دارد. برای موارد خفیف، قرار دادن کمپرس گرم و شستشوی ناحیه آسیب دیده با صابون ضد باکتری می تواند مفید باشد. مصرف داروهای ضد التهابی غیر استروئیدی نیز می توانند سبب کاهش تورم و تسکین درد شوند.
در موارد شدیدتر آنتی بیوتیک مورد نیاز است که به صورت موضعی بر روی پوست یا به صورت خوراکی استفاده می شوند و به جلوگیری از عفونت یا درمان آن کمک می کنند. هیدرآدنیت چرکی در برخی افراد با گذشت زمان بدتر شده و جای زخم در محل آسیب دیده باقی خواهد ماند. در بعضی موارد از جراحی برای از بین بردن زخم ها استفاده می شود. امکان عود بیماری در افرادی که تحت جراحی قرار گرفته اند وجود دارد.
کیفیت زندگی با هیدرآدنیت چرکی
درمان می تواند به مدیریت علایم کمک کند. لازم است برای پیشرفت درمان از موارد زیر اجتناب کنید:
- استفاده از لباس های تنگ و پلاستیکی
- قرار گرفتن درآب و هوای گرم و مرطوب
- اصلاح موی زاید بدن
- استفاده از دئودورانت
- استرس
سعی کنید در صورت داشتن اضافه وزن، وزن خود را تا حد امکان کاهش دهید. خواب کافی و ورزش مناسب نیز به سلامت شما کمک می کنند.
در برخی افراد ابتلا به هیدرآدنیت چرکی سبب احساس شرمندگی یا خجالت می شود. لازم به یادآوری است که این بیماری مسری نیست و عدم رعایت بهداشت فردی در ایجاد آن نقشی ندارد. اگر به دلیل این بیماری دچار استرس یا احساس خجالت شدید، حتما در این مورد با پزشک خود صحبت کنید.
سؤالاتی که باید از پزشک خود بپرسید
- آیا من به هیدرآدنیت چرکی مبتلا هستم؟
- چه درمانی برای من مناسب است؟
- آیا نیاز به مصرف دارو دارم؟ در صورت نیاز تا چه مدت باید دارو مصرف کنم و عوارض جانبی آن چیست؟
- چگونه بدانم که نیاز به عمل جراحی دارم یا خیر؟
- برای رفع علایم، چه تغییراتی در سبک زندگی وجود دارد؟
- آیا بیماری من دائمی است یا خود به خود بهبود می یابد؟
- آیا احتمال عود بیماری پس از بهبودی توسط عمل جراحی وجود دارد؟
- در صورت وخیم تر شدن بیماری چه کاری باید انجام دهم؟
سیده طاهره میرصالحی
کارشناس ارشد بیوشیمی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

مراقبت از افراد با اختلالات جنسی

transgender
افرادی هستند که جنس ظاهری و احساس تجربه شده ی آن ها با نوع جنسیت آنها متفاوت می باشد. این گونه افراد و افراد با اختلال تنوع جنسیت ممکن است دچار اختلال جنسیتی شوند (به عنوان مثال، اضطراب به دنبال این ناهماهنگی) و اغلب از مراقبت های کافی به علت موانع درمانی برخوردار نمی شوند.
هویت جنسی با گرایش جنسی، رشد جنسی و تظاهرات خارجی مخصوص به هر جنسیت متمایز است.
آموزش کارکنان مراکز درمانی در موارد زیر، به بهبود تعامل این نوع بیماران در ارتباط با آنها کمک می کند.
- آموزش نحوه ی به کارگیری واژگان حساس و موضوعات در این زمینه (مانند استفاده از اسم و ضمیر مناسب جهت بیمار)
- ایجاد محیط راحت و مناسب جهت بیماران
- ارزیابی جهت گیری های شخصی
پزشکان مراقبت های اولیه (بسته به درجه راحتی و در دسترس بودن امکانات) می توانند اختلالات جنسیتی را ارزیابی کرده و بیماران تحت درمان با داروهای هورمونی را مدیریت کنند و بسته به شرایط بیمار مراقبت های اولیه و در صورت نیاز اقدامات ارجاع بیمار را فراهم کنند.
گرفتن شرح حال و انجام معاینه بالینی باید حساس و متناسب با علت مراجعه بیمار باشد.
پزشکان باید بیماری های روانی را در این افراد شناسایی و درمان کنند اما از این فرض که اختلالات روانی با هویت جنسی بیماران در ارتباط است باید خودداری کنند.
اقدامات پیشگیرانه باید براساس آناتومی فعلی بیمار، داروهای مورد استفاده و رفتارهای بیمار صورت گیرد.
درمان های هورمونی جهت تثبیت جنسیت که شامل موارد زیر هستند بی خطر بوده و اثرشان غیر قابل بازگشت می باشد:
- استروژن
- آنتی اندروژن
- تستوسترون
درمان های جراحی تخصصی ممکن است نتایج خوبی در برخی از بیماران ارجاع شده داشته باشد.
نوجوانانی که بلوغ جنسی را در راه دارند باید از لحاظ سرکوب بلوغ برگشت پذیر ارزیابی شوند تا آینده ی مطمئن تر و آسوده تری داشته باشند.
تا زمانی که اطمینان از ثبات جنسیت وجود ندارد جنبه های درمانی جهت تثبیت جنسیت نباید انجام شود.
مراقبت های سازمان یافته تحت نظر چندین رشته می تواند نتایج بهینه و عالی در روند این بیماران داشته باشد اما به صورت همگانی در دسترس نیستند.

دکتر فاطمه دهقانی فیروزآبادی
پزشک عمومی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

افسردگی در کودکان و نوجوانان

افسردگی چیست؟
افسردگی نوعی بیماری است که سبب احساس غم و اندوه و نا امیدی در افراد می شود. کودکان مبتلا به افسردگی اغلب دچار مشکل در تمرکز، احساس نگرانی یا عصبانیت، تغییر در عادات غذایی و خواب، عدم علاقه نسبت به مسائلی که قبلاً از آن ها لذت می بردند، عدم تمایل به مدرسه رفتن و گاهی احساس درد خواهند شد.
چه عواملی باعث افسردگی می شود
عدم تعادل مواد شیمیایی در مغز، یکی از عوامل ایجاد کننده افسردگی است که می تواند ناشی از وقایع استرس زا مانند از دادن کسی که دوستش داریم، جدایی در یک رابطه، تغییر مدرسه و انتقال به مدرسه جدید، مورد خشم یا سوء استفاده قرار گرفتن و یا مبتلا شدن به بیماری باشد. افسردگی می تواند بین اعضای خانواده منتقل شود. لازم به یاد آوری است که فرزند شما در ایجاد افسردگی خود، هرگز مقصر نیست.
افسردگی چگونه درمان می شود
افسردگی را می توان به کمک داروهای ضدافسردگی، مشاوره یا هردو درمان کرد. اگر نگران افسردگی فرزندتان هستید باید در قدم اول او را نزد پزشک ببرید. گفتار درمانی نوعی مشاوره است که به مکالمه بین بیمار و پزشک معطوف می شود. گاهی پزشک جهت متعادل سازی مواد شیمیایی طبیعی در مغز، داروهای ضدافسردگی تجویز می کند. این داروها اعتیادآور نخواهند بود.
برای جلوگیری از آسیب رساندن فرزند من به خود یا دیگران چه کاری لازم است انجام دهم
کودک خود را برای ارزیابی فوری و معالجه احتمالی سریعاً به نزدیکترین اورژانس بیمارستان ببرید.
پس از تشخیص افسردگی چه باید کرد
بسیاری از پزشکان از گفتار درمانی برای درمان افسردگی خفیف در کودکان استفاده می کنند. مزیت گفتار درمانی این است که کودک برای مقابله با اوقات استرس زا در زندگی، مهارت های لازم را می آموزد. گاهی پزشک داروهای ضد افسردگی برای فرزندتان تجویز کند. دارو باعث می شود کودک سریعتر از گفتار درمانی بهبود یابد. در بعضی موارد مصرف دارو همراه با گفتار درمانی تجویز می شود. پزشک می تواند در انتخاب روش درمانی مناسب به شما کمک کند. برنامه درمانی بر اساس پیشرفت فرزند شما در هر زمان قابل تغییر خواهد بود.
فرزند من چه زمانی بهبود می یابد
شدت افسردگی در کودکان متفاوت است. بسیاری از کودکان سه یا چهار هفته پس از شروع داروی ضد افسردگی احساس بهتری خواهند داشت و حتی پس از گذشت شش تا هشت هفته بهبود می یابند. درمان با گفتگو و صحبت معمولاً باعث می شود کودکان در طی سه تا شش ماه احساس بهتری داشته باشند.
فرزند من چه مدت باید تحت درمان قرار بگیرد
بسیاری از پزشکان توصیه می کنند برای جلوگیری از بازگشت افسردگی، داروهای ضد افسردگی را به مدت یک سال پس از بین رفتن علایم ادامه دهند. گفتاردرمانی اولیه معمولاً طی شش ماه انجام می شود و پس از آن در صورت لزوم کودک باید بار دیگر تحت درمان قرار بگیرد.
سیده طاهره میرصالحی
کارشناس ارشد بیوشیمی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

مراقبت از بیماران در زندان

زندانیان تعداد قابل توجهی از جمعیت جوامع را تشکیل می دهند که بیشتر آن ها شامل مردان جوان، اقلیت های نژادی و قومی و افراد دارای سطح اقتصادی و اجتماعی پایین هستند.
زندانیان بیشتر دچار بیماری های زیر می شوند:
- بیماری های روانی
- بیماری های واگیردار
- اختلالات مصرف مواد مخدر
- بیماری های مزمن
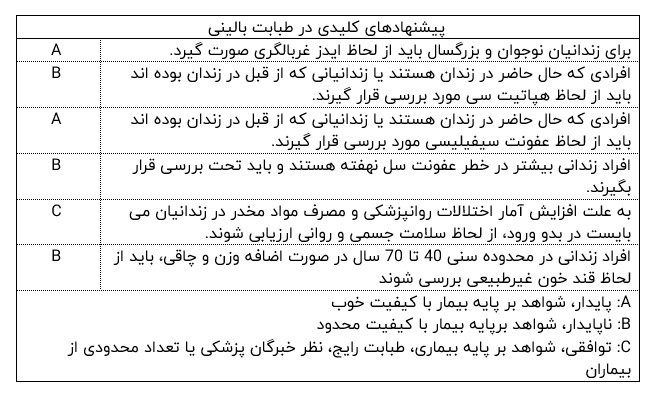
انجمن پیشگیری از بیماری ها توصیه به بررسی موارد زیر در زندانیان می کند:
- عفونت ایدز
- هپاتیت سی
- سیفلیس
- عفونت سل نهفته
- عفونت کلامیدیایی و سوزاک در خانم هایی که از نظر جنسی فعال هستند
جهت زندانیان هم چنین باید غربالگری از لحاظ مسائل روانپزشکی و اختلالات مصرف مواد مخدر صورت گیرد.
در صورت لزوم درمان باید جهت تمام بیماری های مزمن ادامه یابد.
زندانیان باید قبل از آزادی از بازداشتگاه، به منظور پیگیری جهت مراقبت های پزشکی و درمان سوء مصرف مواد مخدر به ارگان های مربوطه ارجاع داده شوند.
یک رویکرد منظم برای مراقبت های فوری، روتین و اقدامات پیشگیرانه جهت زندانیان پس از آزادی از زندان، موجب ایجاد محیط و جامعه سالم تر می شود.
دکتر فاطمه دهقانی فیروزآبادی
پزشک عمومی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

اختلال رفتاری(سلوک): شناخت و درمان

اختلال رفتاری یک سندرم روانپزشکی است که بیشتر در کودکی و نوجوانی بروز می کند.
این بیماری با علائم پرخاشگری نسبت به افراد یا حیوانات، از بین بردن اموال دیگران، فریب کاری یا سرقت و نقض جدی قوانین مشخص می شود.
حداقل سه تا از علائم در 12 ماه گذشته یا حداقل یک علامت در 6 ماه گذشته برای تشخیص بیماری اختلال رفتاری لازم است.
ریسک فاکتورهای بیماری شامل موارد زیر است:
- جنس مرد
- سیگار کشیدن مادر در دوران بارداری
- فقر در کودکی
- در معرض سوء استفاده جسمی یا جنسی قرار گرفتن
- خشونت خانوادگی
- سوء مصرف مواد مخدر یا رفتارهای نا هنجار در والدین
مداخلات درمانی شامل موارد زیر است:
- درمان اختلالات کمبود توجه و بیش فعالی همراه
- حمایت خانوادگی مستقیم و مثبت
- تشویق خانواده و جوانان به افزایش ارتباطات اجتماعی با افراد جامعه
به عنوان بخشی از درمان طولانی مدت، یک درمانگر و روانپزشک چندین مداخله درمانی و روان شناختی را انجام می دهد.
در حال حاضر، هیچ دارویی توسط سازمان غذا و دارو برای درمان اختلال رفتاری تایید نشده است.
درمان با تحریک کننده ها و روانگردان ها برای اختلالات رفتاری که همراهی با اختلالات بیش فعالی/کم توجهی دارند توصیه می شود.
برخی شواهد حاکی از موثر بودن ریسپریدون در درمان اختلالات رفتاری همراه با خشونت می باشد اما مزیت مصرف دارو بر اثرات متابولیک جانبی دارو باید توسط متخصصان تایید شود.

دکتر فاطمه دهقانی فیروزآبادی
پزشک عمومی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی
